La FAB, Fidia Advanced Biopolymers, è un’azienda padovana che da anni è impegnata nella produzione di tessuti ingegnerizzati, come la pelle artiï¬ciale, realizzati partendo da cellule del paziente stesso (trapianto autologo, senza possibilità di rigetto). Il protagonista degli scaffold per la neoformazione di pelle è l’acido ialuronico, con cui queste aziende hanno sviluppato nuovi supporti dalle caratteristiche uniche: i biomateriali HYAFF. Completamente costituiti da derivati esteriï¬cati dell’acido ialuronico, i biomateriali HYAFF possiedono una funzione biologica, mediata dal rilascio controllato proprio di quest’acido direttamente al sito di applicazione, e un ruolo strutturale che favorisce l’adesione e l’organizzazione tridimensionale delle cellule afï¬nché possano ricostituire un vero e proprio tessuto. Man mano che le cellule producono la matrice extracellulare, il supporto di HYAFF va incontro ad un naturale processo di biodegradazione, liberando acido ialuronico a sua volta degradato attraverso processi metabolici noti. Il primo passo di questa tecnologia consiste nel prelevare tessuto dal paziente tramite una biopsia della cute. Successivamente devono essere estratte e selezionate unicamente le cellule desiderate (nel caso di pelle i cheratinociti e ï¬broblasti) e messe in coltura per espandersi. 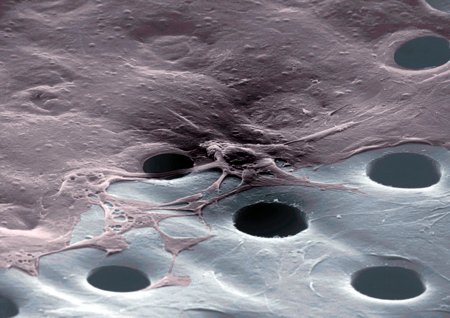 Laserskin su cui si notano i cheratinociti che hanno aderito e formato nuovo tessuto. A partire quindi da una piccola biopsia cutanea è possibile replicare in vitro le due principali componenti della pelle: epidermide e derma. Gli innesti ingegnerizzati prodotti dalla FAB sono di due tipi:
Laserskin su cui si notano i cheratinociti che hanno aderito e formato nuovo tessuto. A partire quindi da una piccola biopsia cutanea è possibile replicare in vitro le due principali componenti della pelle: epidermide e derma. Gli innesti ingegnerizzati prodotti dalla FAB sono di due tipi:
- Hyalograft 3D, un tessuto-non-tessuto ricoperto di fibroblasti impiegato in ferite profonde per ricostituire il derma;
- Laserskin, un sottilissimo strato di acido ialuronico esterificato microforato su cui vengono fatti aderire i cheratinociti per formare nuova pelle.
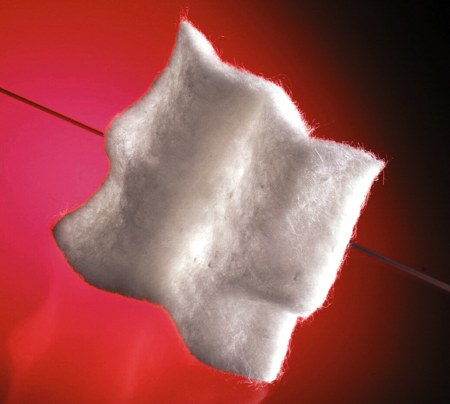 Hyalograft 3D su cui vengono fatti aderire i fibroblasti per riformare il derma. Lo Hyalograft 3D è pronto per l’innesto nel paziente dopo circa 14 giorni dalla biopsia, mentre il Laserskin viene posizionato 7-8 giorni dopo, quando i ï¬broblasti hanno già fatto la loro parte. Questi due dispositivi sono di estrema importanza per la cura delle ulcere croniche, in particolare quelle del piede diabetico, e per curare quelle di origine vascolare, senza considerare uno dei più importanti aspetti che riveste il trattamento dei grandi ustionati. Il piede è una delle parti del corpo più esposte quotidianamente a colpi e sofferenze di ogni genere e diventa estremamente vulnerabile per i soggetti diabetici: col tempo questi danni ripetuti possono portare a ferite che si cicatrizzano lentamente o a infezioni difï¬cili da curare e che, nei casi più gravi, richiedono l’intervento del chirurgo (ulcere croniche). Alla base di questo fenomeno ci sono due motivi: il primo -l’effetto più comune- è un ridotto flusso di sangue negli arti inferiori (soprattutto dal ginocchio al piede), causato dal restringimento delle arterie, il secondo è la progressiva distruzione dei nervi periferici che arrivano al piede e che causano una riduzione della sensibilità (anche di quella al dolore) e della capacità di movimento, oltre che facilitare, a loro volta, la comparsa delle lesioni. I segni che devono far sospettare un disturbo della circolazione locale sono la presenza di ulcere sull’alluce, sul quinto dito, sul tallone e tra un dito e l’altro. Le ulcere sono aree in cui al posto della pelle si forma una piaga circondata da un alone rosso, che tende a infettarsi. Le ulcerazioni del piede sono la maggior causa di morbidità , mortalità , e disabilità nelle persone affette da diabete. In presenza di neuropatia e/o ischimia, la sequenza di traumi minori a ulcerazioni cutanee con difï¬coltà di cicatrizzazione è una causa frequente di amputazione. L’ulcera per sua natura non tende a guarire spontaneamente, anzi può cronicizzare se le cause che l’hanno generata non sono rimosse o quando, pur avendo rimosso le cause eziopatogenetiche, i processi riparativi sono ostacolati. Una lesione che non guarisce dopo 60 giorni è deï¬nita cronica. Cure immediate e appropriate del piede diabetico sono essenziali per prevenire i rimedi estremi (amputazione) e possono consistere nell’utilizzo di pelle ingegnerizzata al ï¬ne di ottenere una buona cicatrizzazione della zona colpita da ulcera cronica. Studi eseguiti in diversi centri hanno dimostrato che l’utilizzo della tecnologia FAB porta a una rimarginazione della ferita in tempi abbastanza rapidi e soprattutto riduce, rispetto agli altri metodi, il rischio di recidiva.
Hyalograft 3D su cui vengono fatti aderire i fibroblasti per riformare il derma. Lo Hyalograft 3D è pronto per l’innesto nel paziente dopo circa 14 giorni dalla biopsia, mentre il Laserskin viene posizionato 7-8 giorni dopo, quando i ï¬broblasti hanno già fatto la loro parte. Questi due dispositivi sono di estrema importanza per la cura delle ulcere croniche, in particolare quelle del piede diabetico, e per curare quelle di origine vascolare, senza considerare uno dei più importanti aspetti che riveste il trattamento dei grandi ustionati. Il piede è una delle parti del corpo più esposte quotidianamente a colpi e sofferenze di ogni genere e diventa estremamente vulnerabile per i soggetti diabetici: col tempo questi danni ripetuti possono portare a ferite che si cicatrizzano lentamente o a infezioni difï¬cili da curare e che, nei casi più gravi, richiedono l’intervento del chirurgo (ulcere croniche). Alla base di questo fenomeno ci sono due motivi: il primo -l’effetto più comune- è un ridotto flusso di sangue negli arti inferiori (soprattutto dal ginocchio al piede), causato dal restringimento delle arterie, il secondo è la progressiva distruzione dei nervi periferici che arrivano al piede e che causano una riduzione della sensibilità (anche di quella al dolore) e della capacità di movimento, oltre che facilitare, a loro volta, la comparsa delle lesioni. I segni che devono far sospettare un disturbo della circolazione locale sono la presenza di ulcere sull’alluce, sul quinto dito, sul tallone e tra un dito e l’altro. Le ulcere sono aree in cui al posto della pelle si forma una piaga circondata da un alone rosso, che tende a infettarsi. Le ulcerazioni del piede sono la maggior causa di morbidità , mortalità , e disabilità nelle persone affette da diabete. In presenza di neuropatia e/o ischimia, la sequenza di traumi minori a ulcerazioni cutanee con difï¬coltà di cicatrizzazione è una causa frequente di amputazione. L’ulcera per sua natura non tende a guarire spontaneamente, anzi può cronicizzare se le cause che l’hanno generata non sono rimosse o quando, pur avendo rimosso le cause eziopatogenetiche, i processi riparativi sono ostacolati. Una lesione che non guarisce dopo 60 giorni è deï¬nita cronica. Cure immediate e appropriate del piede diabetico sono essenziali per prevenire i rimedi estremi (amputazione) e possono consistere nell’utilizzo di pelle ingegnerizzata al ï¬ne di ottenere una buona cicatrizzazione della zona colpita da ulcera cronica. Studi eseguiti in diversi centri hanno dimostrato che l’utilizzo della tecnologia FAB porta a una rimarginazione della ferita in tempi abbastanza rapidi e soprattutto riduce, rispetto agli altri metodi, il rischio di recidiva.
Potrebbe interessarti
Novità sulla diagnosi delle disfunzioni renali
Sono sempre di più le persone che soffrono di pressione alta e che hanno problemi di diabete, la colpa potrebbe essere attribuita allo stile di vita non propriamente corretto della società occidentale. Le stesse abitudini con il tempo, portano ad un calo drastico delle funzioni renali, in alcuni casi si arriva a parlare di malattia… Continua a leggere Novità sulla diagnosi delle disfunzioni renali
Stress da referto
L’ansia da attesa da referto può, oltre a notti insonni, indurre alterazioni biochimiche nell’organismo tali da provocare guai più seri, fino a compromettere il sistema immunitario e la guarigione di una ferita. A dirlo è un gruppo di ricerca di Boston che ha prelevato saliva da 126 donne sottoposte a biopsia del seno e in… Continua a leggere Stress da referto
Un validio ausilio per il Pap Test direttamente dagli Usa
Il pap test è un esame, forse un po’ invasivo, che permette di evidenziare la presenza di un tumore al collo dell’utero. Il problema è che non è in alcun modo una forma di prevenzione, il test infatti è in grado di dire se il cancro c’è o meno e non può in alcun modo… Continua a leggere Un validio ausilio per il Pap Test direttamente dagli Usa
Ultrasonografia per individuare lesioni vascolari polmonari
A Forlì è stata impiegata la ultrasonografia per individuare lesioni vascolari polmonari, evitando indagini invasive e cruente. Lo studio del prof. Venerino Poletti, intervistato su questo blog sulla “Pinza Jumbo e biopsia polmonare” e diventato nel frattempo segretario europeo della Società di Medicina Respiratoria, è stato pubblicato sull’European Respiratory Journal. Le indagini “soft” sul polmone… Continua a leggere Ultrasonografia per individuare lesioni vascolari polmonari
